神経科
neurology


神経科では脳、脊髄、末梢神経といった生命維持に欠かすことのできないミステリアスな部位を取り扱います。神経疾患の6~7割は救急疾患であると言われており、早急かつ正確な対応がその後を左右すると言っても過言ではありません。神経疾患は治療できる時代になっていると考えます。目を背けたい重篤な疾患も多いですが決して諦めず相談にいらしてください。

このような症状はお早めにご相談ください
※症状をタップすると詳細が表示されます。
-
発作が起きた/頻度が減らない
-
ふらつく/歩き方がおかしい
-
急に歩けなくなった/立てなくなった
-
いつもと違う動き方をする/物にぶつかる
-
頭が傾く/目が揺れている
-
どこかを痛がる
-
表情、性格、行動が変わった
-
頭や背中を強く打った

検査内容
examination
体のどの部位に神経疾患(異常)があるかを特定します(病変部位の特定)。これ無くして神経科は成立しませんが、検査の実施や結果の解釈には十分な知識と技術が必須です。検査結果によって今後の方針が大きく変化するためかなり重要な検査と言えます。薬や麻酔を一切必要としない検査で早いと5分で完了します。

神経疾患以外の疾患が無いかを調べます(除外診断)。これらも全て院内でほぼ完結させることができます。
麻酔下での精密画像検査です。疑う疾患などによって適用が変わります。神経疾患の種類や重症度によっては必要としない状況も十分考えらるため、全ての症例で必要としません。検査の実施には十分なメリット/必要性があるのか、または麻酔を安全にかけられるかを熟考します。
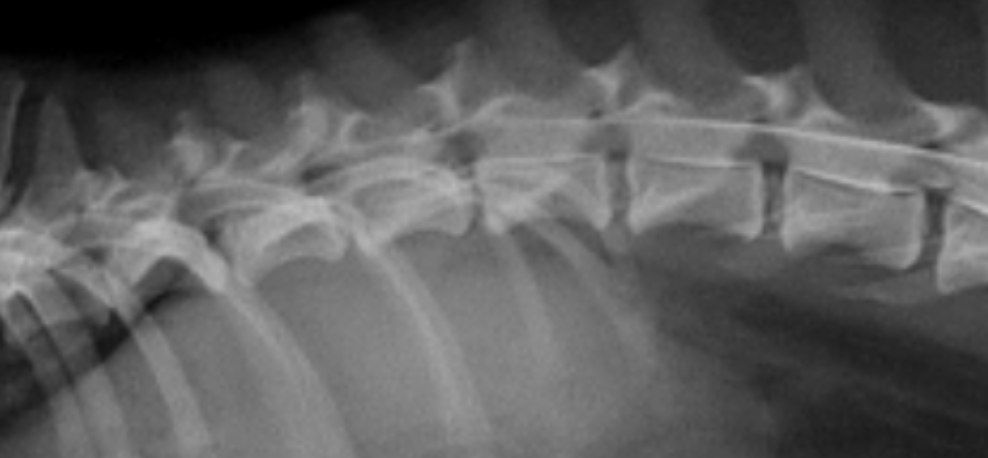
麻酔下で行う脊髄の画像検査です。造影剤を用いて脊髄病変や、脊髄圧迫の有無を見つけるために実施します。主に椎間板ヘルニアを疑う時に実施します。通常はレントゲンで行いますが、当院ではCTを用いること(±MyeloCT)でより精度の高い評価が可能です。
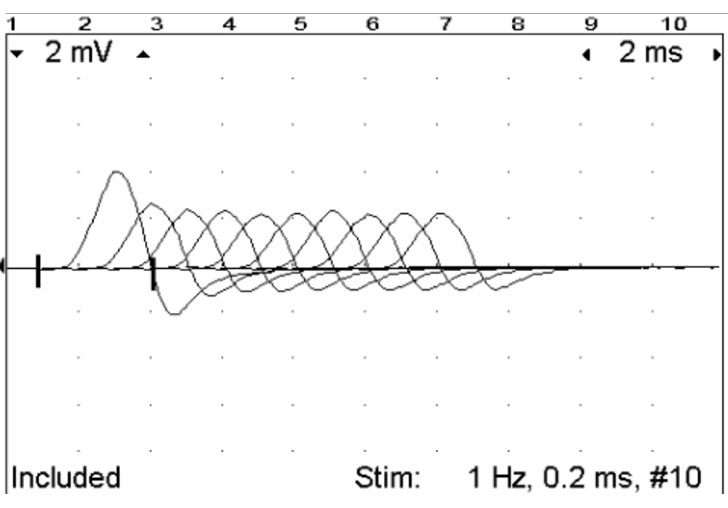
(脳波、神経伝導速度、BAER、筋電図など)
脳、神経、筋肉の電気信号が正常かを調べます。適用は少ないですが必要な場合はご提案させていただくこともあります。
代表的な疾患
disease

突然起こる全身の痙攣が特徴的です。治療は多岐に渡ります。てんかん発作はあくまで症状であるためその原因を特定することと、発作の頻度を抑えることの2つが最重要項目になります。治療方針や投薬内容は犬と猫によって適用も大きく変わります。また5分以上続く発作(てんかん重積)は命の危険がありますので、早い受診を勧めています。
抗てんかん薬を2種以上内服しているにも関わらず発作が落ち着かないことを難治性てんかんと言います。抗てんかん薬の使い方を調整すると劇的に改善することも少なくありません。お困りの方、治療に行き詰まっている方は是非ご相談ください。
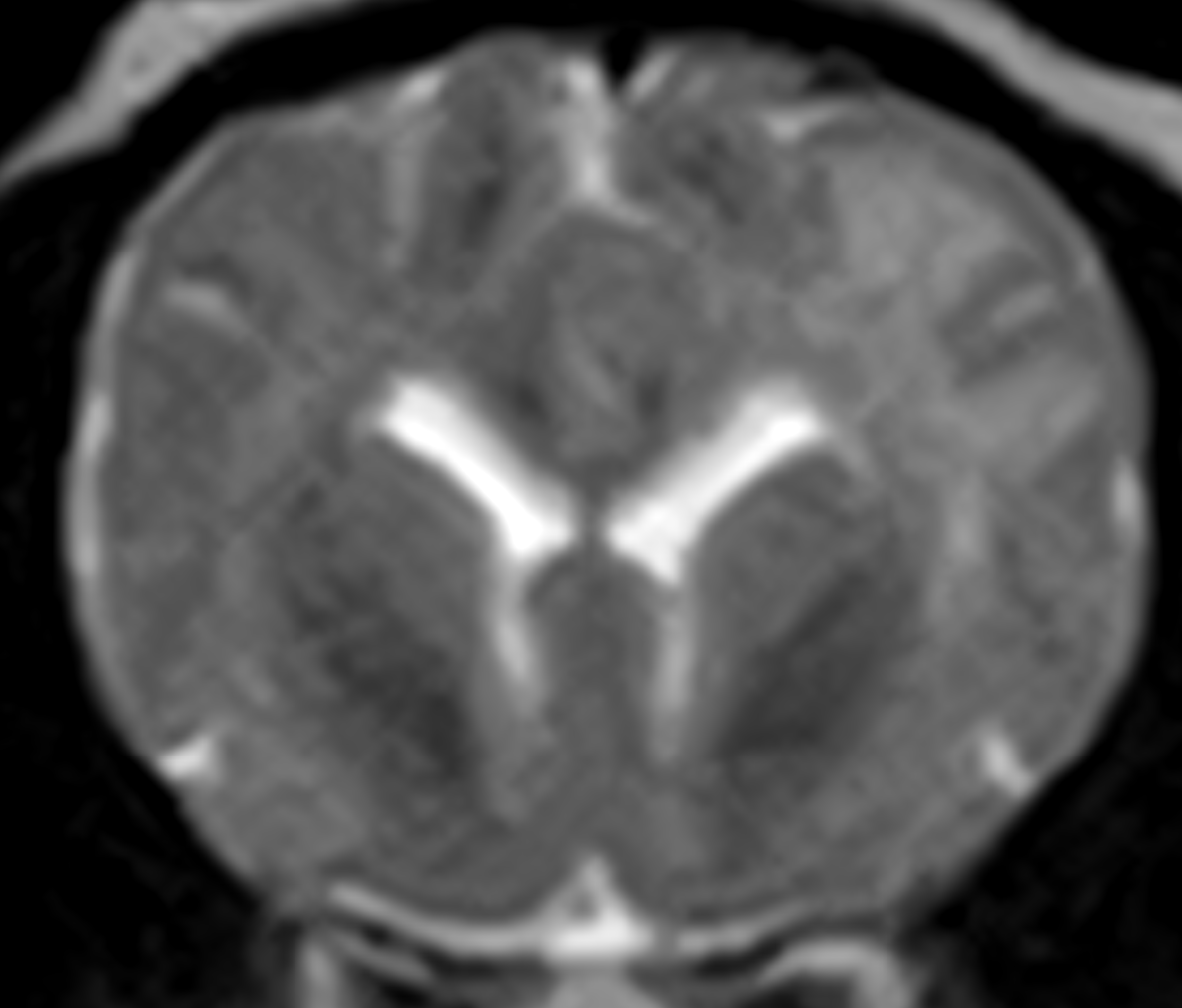
脳や脊髄などに炎症が起きる疾患です。神経徴候は多岐にわたりますが、歩行異常や発作が起きることが多いです。
治療方針は様々で方法によって効果や予後がかなり変わってきます。迅速な診断と適切な治療が必要なため、疑わしい場合はすぐにご相談ください。最善と考える治療法をご提案致します。
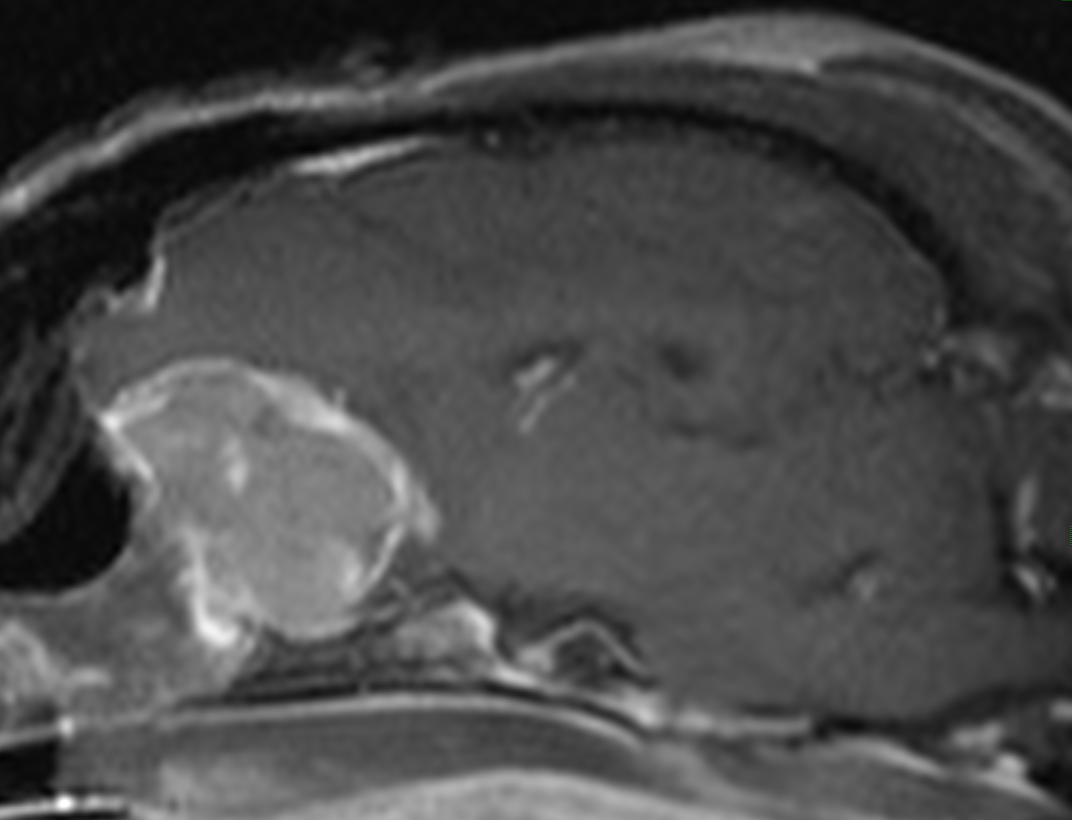
MRIが普及したことにより診断する機会が急激に増えています。多くの症例は発作が起こることをきっかけとしてMRIで診断されます。一口に脳腫瘍と括ることはできず、腫瘍の種類や悪性度、発症部位により治療方針や予後が大きく左右されます。治療法は外科、内科(抗がん剤などの投薬)、放射線でこれらのうち一つだけ行ったり複数を組み合わせたりと複数の選択肢があります。
獣医学の進歩により、より積極的な治療の選択肢を挙げることができるようになりました。同時に内服薬でQOL(生活の質)を上げることを目標とした内科治療の相談も行っております。治療方針にお困りの際はご相談ください。
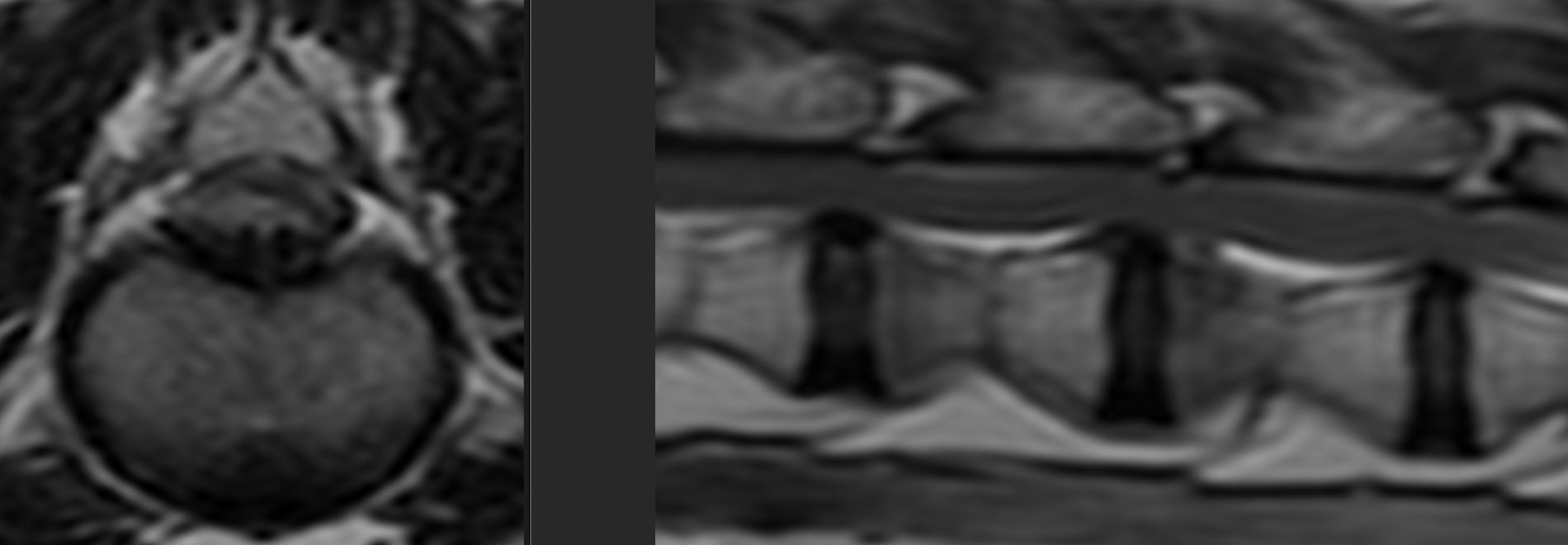
主に本邦の小型犬全般に多い胸腰髄疾患です。多くが若齢〜中齢で発症します。後肢が急に立てなくなる/うまく歩けなくなる、背中を痛がるなど、重症度によって症状が変化します。重症度はgrade1~5で分類され、grade5は特に緊急性が高く可能な限り早く診断/治療を行うべき状態です。
治療は主に外科で、重症度が低ければ内科管理のみで経過を見ることも少なくありません。特に外科の治療効果は目覚ましいため早期発見早期治療が重要です。疑わしい場合は早い受診を強くお勧めします。
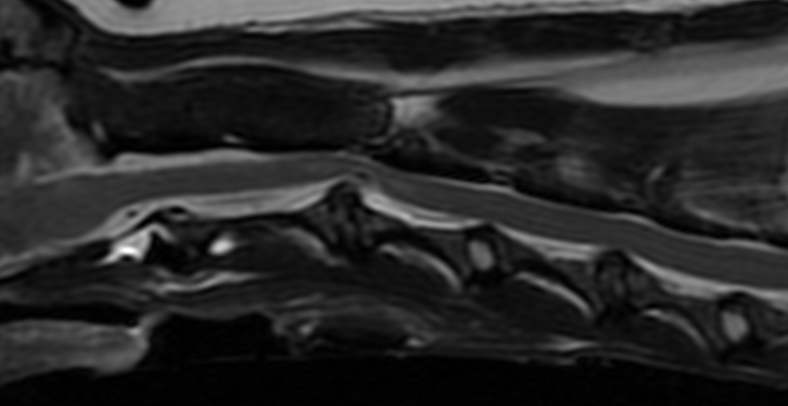
主に本邦の小型犬全般に多い頚髄疾患で、中高齢で発症します。典型的には四肢全てもしくは片側の肢に障害が出ることによって歩行異常が起きます。また、強い頚部痛が出ることも多く、上を向けない、抱っこすると悲鳴をあげるなどと言った症状がよく見られます。重症度はgrade1-3で分類され、grade3は四肢が不全麻痺が起こり自力歩行/起立ができなくなり緊急性が高い状態です。最も重症となると呼吸機能が麻痺してくることもあるため人工呼吸に接続しなければならない状況もあります。MRIなどの麻酔下検査からそのまま手術をし自力呼吸が戻るまで管理をすることもあり得ます。麻酔科と連携しそれらを行うことも可能です。(麻酔科参照)
尾側頚部椎間板ヘルニアだと椎体固定が必要になることがあります。また、前述した呼吸麻痺のリスクも高くなる部位ですので、早期診断及び治療が必須です。この状態は大型犬であることが多いため本邦では症例数は多くはありませんがもしもの時はご連絡ください。
歩行に異常が無くとも強い頚部痛で生活の質が落ちることも治療対象ですので、治療方針に迷っている方はご相談ください。
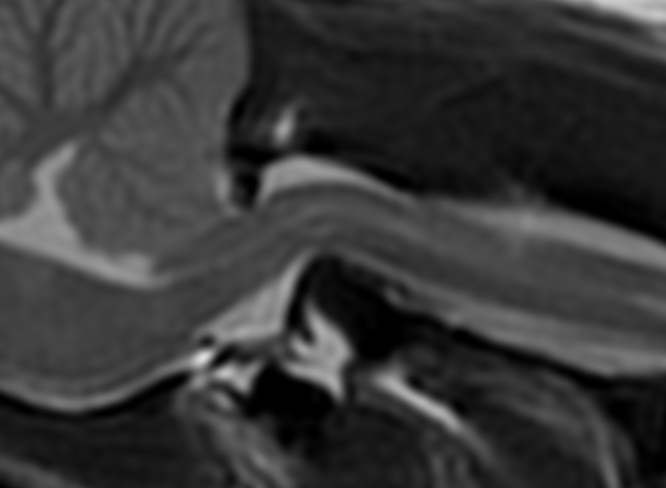
当疾患の半数が小型犬かつ1歳未満の若い時期に、歩行異常や頚部痛がきっけかで診断されます。
首輪などによって頚部に強い力がかかると不安定症が悪化、最悪死亡してしまうこともあるため十分な注意が必要です。
根本的な治療は手術ですが、難易度が高くリスクも伴います。しかしながら良好な予後のためには外科的治療以外に選択肢はありません。犬の体重や状況によってはすぐに手術に進めないこともありますので、診断された際は十分な相談と理解が必要です。
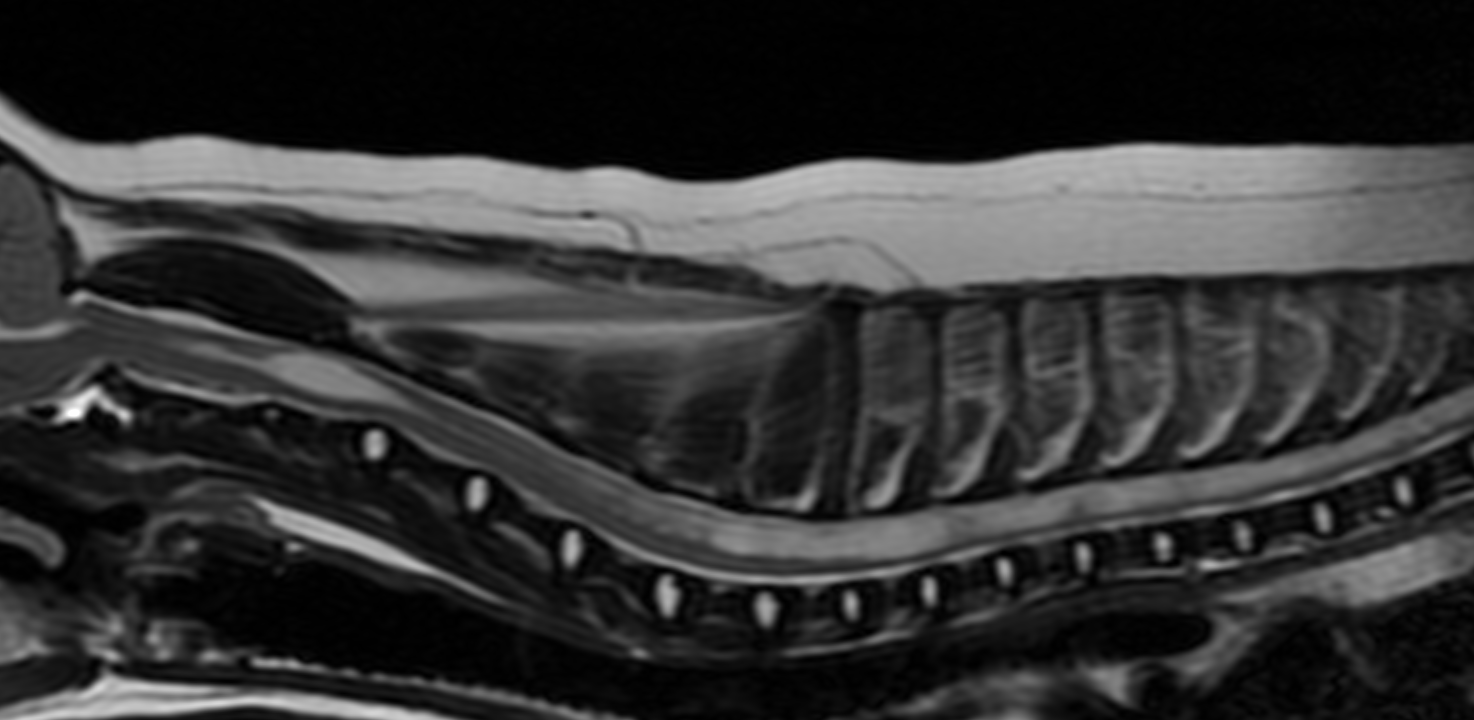
文字通り脊髄に空洞ができそこに脳脊髄液が貯留します。本邦では遭遇することが多い神経疾患だと思います。しかしながらMRIで見つかったとしても症状が出ていない場合もあるため治療方針の決定には十分な注意が必要です。代表的な症状は体や四肢をしきりに気にして舐めたり掻いたりする、触ると背中がビクッと動く、床に背中を擦り付けると言った知覚過敏です。
知覚過敏の鑑別診断(他の候補となる疾患)は多く、さらには治療方針も多岐にわたるため検査方法/結果の取り扱いと投薬内容のプランニングには十分な注意が必要です。長く付き合っていかなければならない疾患です。より良い治療方針のご相談をされたい方はお問い合わせください。

主に中耳/内耳、聴神経、延髄、小脳のいずれか、もしくは複数に異常があるときに起こる神経疾患です。目が揺れる(眼振)、頭が傾く(捻転斜頚)、千鳥足になる、ひっくり返ってしまって歩けないなどが典型的な前庭障害です。発症年齢は幅広いですが犬では主に中年齢以上で好発します。特定の犬種や猫では中耳炎が原因であることが多いです。その際はオトスコープが近年では主流になりつつあります(耳科参照)。MRIを撮っても原因不明(特発性)であることもありますし、腫瘍を認めることもあります。よって、原因は多岐にわたり命に関わることもあるため診断や治療方針の決定はかなり重要です。早期治療が予後成績に直結しますので発症を疑う際はご相談ください。
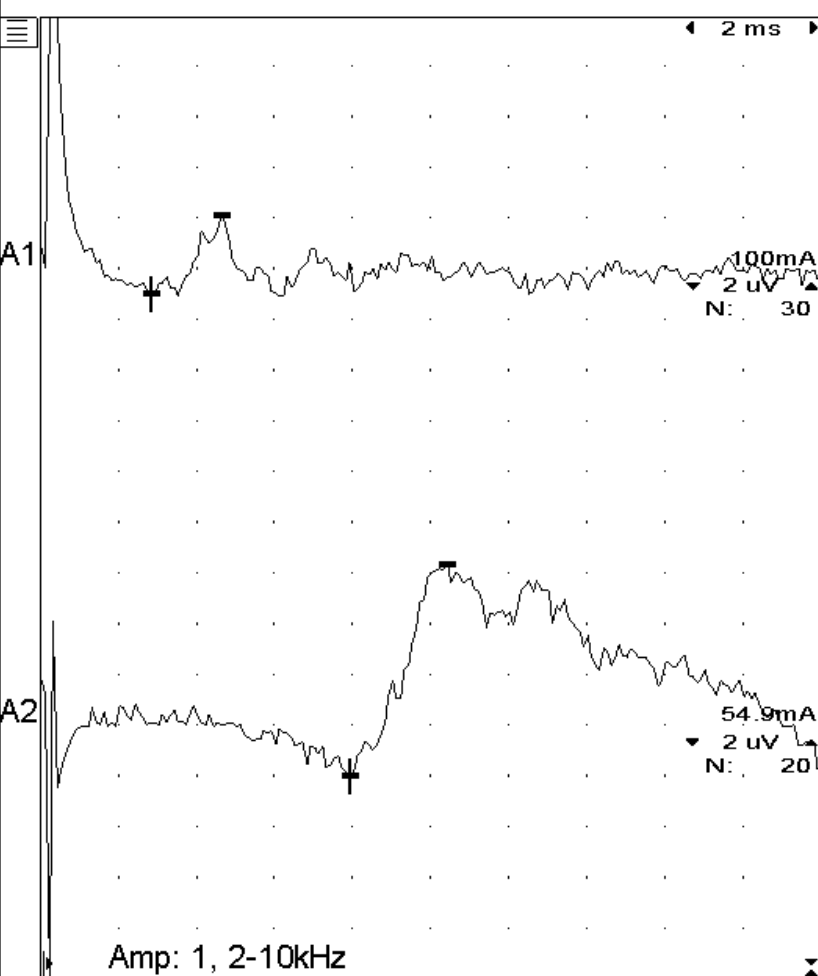
脳と脊髄以外の細い神経または筋肉の疾患です。診断が難しく、症状の見た目がヘルニアなどと似ているため誤診されがちです。疾患の種類によっては特殊な検査が必要になることもしばしばありますが、MRIが不要な疾患が多いです。歩行異常があるからといってすぐにMRIに進まずにまずは神経科にご相談ください。
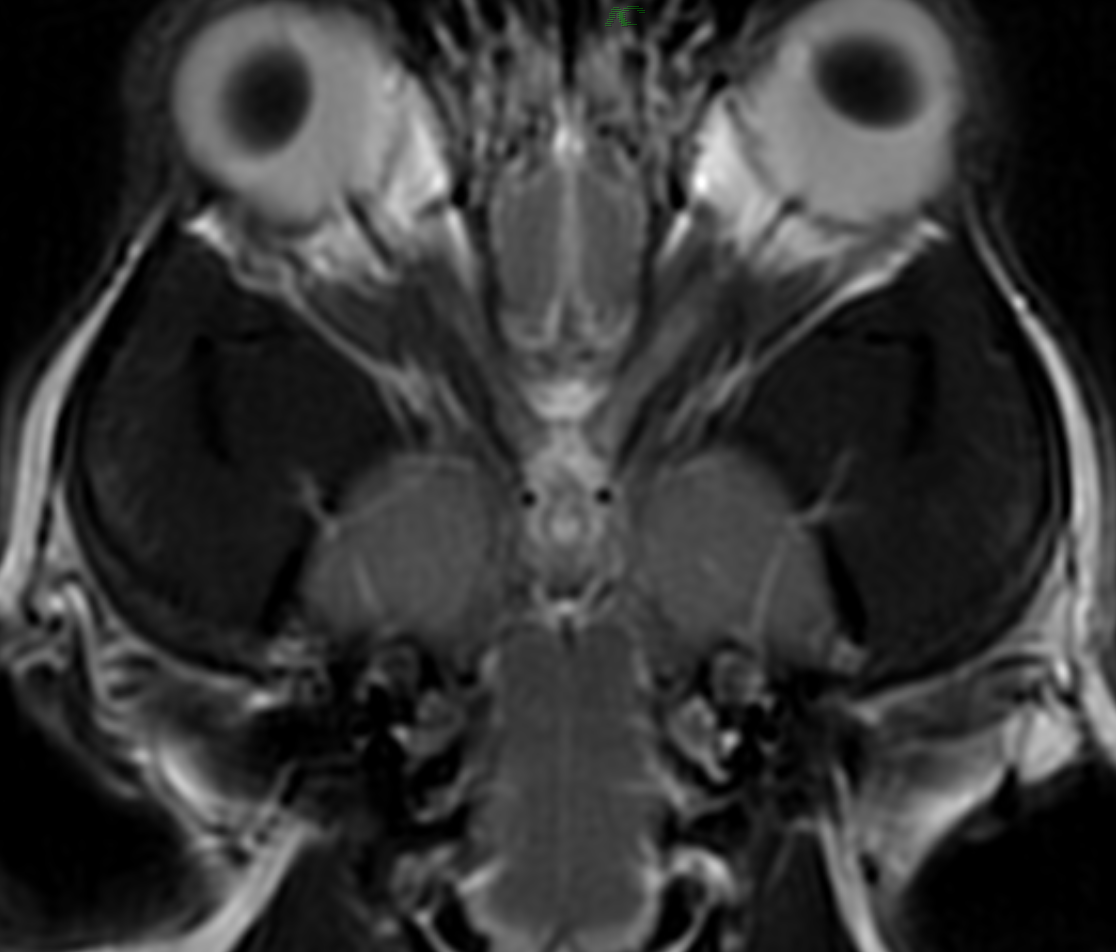
視神経〜大脳のいずれか、もしくは複数に異常があるときに起きる視覚障害を指します。原因疾患としては脳腫瘍や脳炎が多いです。診断はMRIなどですが、まずは眼科で眼疾患の徹底的な除外をしてから進むことがセオリーです。よって最初から神経科で失明を見ることがほぼありませんが、遭遇率は少なくはありません。必要な時は神経科に転科をすることもあります。
治療・手術例
surgical example
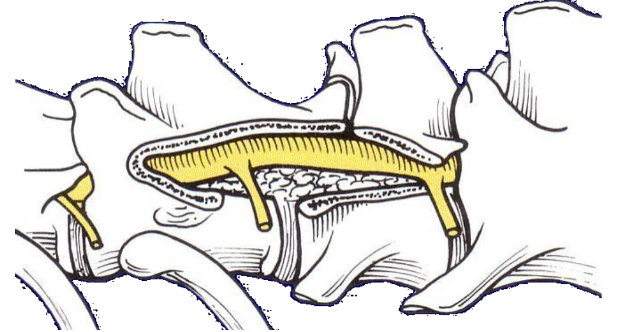
主に胸腰部椎間板ヘルニアで適用になる手術です。脊髄を圧迫している椎間板物質を丁寧に除去します。
一般的に早期に治療することで改善が十分に期待できます。重症度によっては手術後も中期〜長期的なリハビリが必要になることも多いです。
手術を行うタイミングが非常に重要であり、早期治療が歩行異常や排泄障害の改善率や回復具合に直結することがほとんどです。内科と比較し外科での治療成績が目覚ましいため、重症度によっては第一に考慮すべき治療法と言えます。
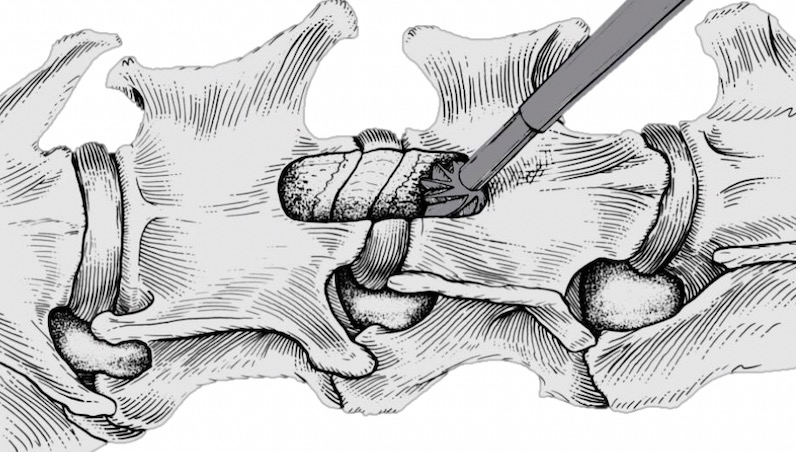
頚部椎間板ヘルニアで適用になる手術です。頚髄を圧迫している椎間板物質を丁寧に除去します。
術後の改善は劇的で、胸腰部椎間板ヘルニアよりも回復までの時間も短いことがほとんどです。一方でヘルニア部位や症状の重症度によって術式を変更したり、術中〜後のリスクが高くなったりすることがあるため、一概にこの術式のみが行われているわけではありません。
手術は重要な器官、血管、神経、筋肉を慎重に避けながら進めます。そのため合併症のリスクがあるため細心の注意を払いながら施術します。
内科/支持療法でうまくいかない、耐え難い頚部痛が続く、歩行障害が改善しないなどがこの手術の適応になります。
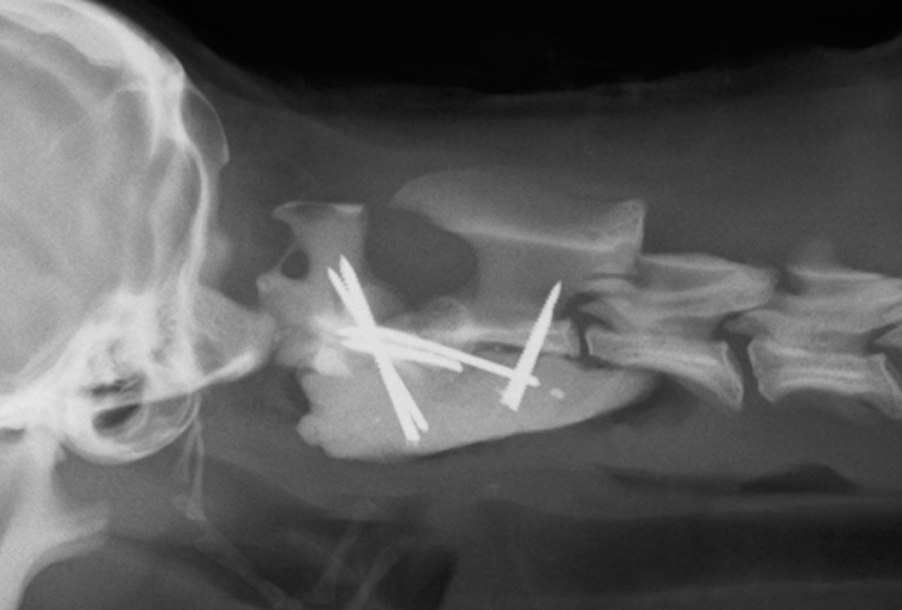
環軸椎亜脱臼/不安定症で適応になります。環椎と軸椎をピン、スクリュー、骨セメントなどのインプラントを用いて固定します。
この疾患は命に関わる重篤な神経病ですが、手術も高難度で術中から術後にかけての死亡率が全ての手術と比較しても高いです。そのため術前検査や術式のプランニングを十二分に行います。術後も定期的な検診が必要です。術前のMRI結果によって手術の予後が大きく変わったり、手術自体のメリットが無くなったりする場合もありますので、方針決定には注意が必要です。
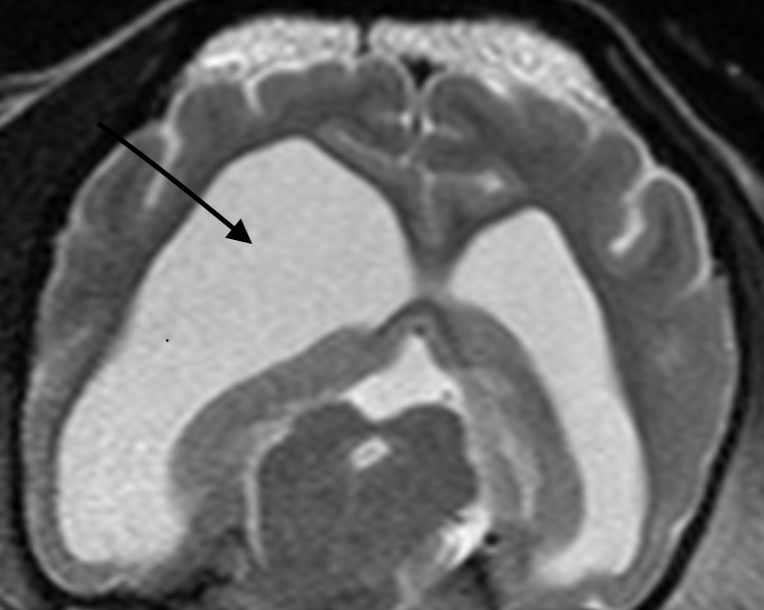
閉塞性水頭症などで側脳室の減圧(脳圧を下げること)が必須な場合に行う緊急処置です。採取した脳脊髄液を検査に用いることができるのもこの処置の利点です。
脳の侵襲も避けられないため、実施の適応症例はかなり限られます。
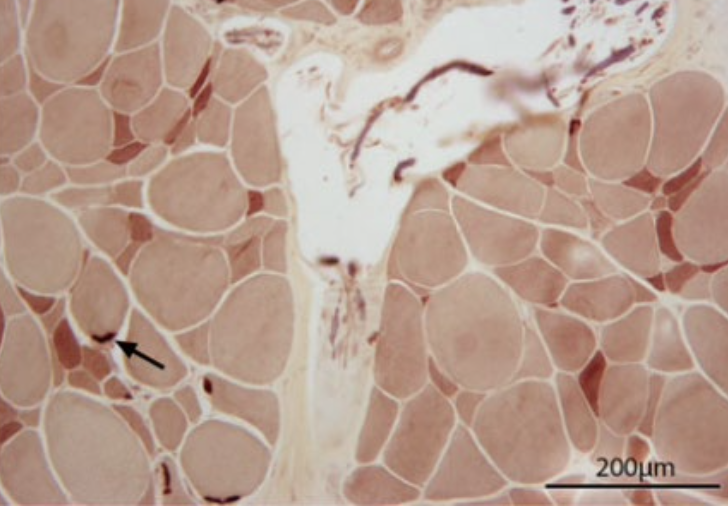
筋肉、末梢神経、脊髄、頭蓋内などの生検を行います。必要に応じてCTを撮り安全な生検プランを立てます。採材したものは病理学的検査に提出し診断をしてもらいます。それをもとに今後の治療方針や予後判定を明確にしていくのが一番の目的です。

術後や歩行異常がある症例に対してリハビリを行います。神経学的に必要だと思われるリハビリメニューをご提案します。日中の間お預かりし、院内でリハビリ器具を使いご自宅ではできないメニューを行うことも可能です。



